Contenido
- Qué es la arteriopatía periférica
- Síntomas y factores de riesgo de la arteriopatía periférica
- Diagnóstico de la arteriopatía periférica
- Opciones de tratamiento para la arteriopatía periférica
- Qué es la angioplastia
- Stents en las piernas
- Angioplastia comparada con cateterismo
- El procedimiento de angioplastia y colocación de stents
- Beneficios y riesgos
- Recuperación y cuidados posteriores
- Dé el siguiente paso con UVVC
- Preguntas frecuentes
Peripheral artery disease, or PAD, affects millions of people and occurs when arteries become narrowed or blocked, reducing blood flow to the limbs. This reduction can cause pain, cramping, and difficulties with mobility. Angioplasty and stenting are among the most common treatments for PAD, helping restore circulation and improve quality of life. Understanding these procedures, how they work, and what to expect during recovery is essential for anyone affected by PAD. This article provides a comprehensive look at angioplasty, stenting, and emerging treatment options.
Qué es la arteriopatía periférica
La arteriopatía periférica es una enfermedad circulatoria en la que se acumulan depósitos de grasa, denominados placa, en las arterias. Este estrechamiento limita la cantidad de sangre que llega a las extremidades, sobre todo a las piernas. La reducción del flujo sanguíneo puede provocar dolor al caminar o hacer ejercicio, fatiga muscular y, en casos graves, daño tisular.
PAD often goes undiagnosed because its early symptoms may resemble other conditions. Recognizing the warning signs is critical for timely treatment. Without intervention, PAD can result in serious complications, including non-healing wounds or even limb loss.
The primary cause of PAD is atherosclerosis, the accumulation of fatty deposits inside the arteries. Risk factors that contribute to PAD include smoking, diabetes, high blood pressure, and elevated cholesterol. Being aware of these factors can help with early detection and prevention. Individuals who suspect they may have PAD should consult a healthcare professional to determine the most appropriate treatment plan.
Síntomas y factores de riesgo de la arteriopatía periférica
Los síntomas de la arteriopatía periférica varían en función de su gravedad. Uno de los signos más frecuentes es el dolor o los calambres en las piernas durante la actividad física, lo que se conoce como claudicación. Este dolor suele aliviarse con el reposo, pero reaparece con el esfuerzo. Otros síntomas pueden ser entumecimiento, debilidad o frialdad en las piernas, y úlceras en los dedos de los pies o en los pies que se curan lentamente.
Los estilos de vida, como el tabaquismo y una dieta inadecuada, pueden aumentar el riesgo de padecer arteriopatía periférica. Las enfermedades crónicas, como la diabetes, la hipertensión arterial y la hipercolesterolemia, también contribuyen de forma significativa. Reconocer estos riesgos puede ayudar a los pacientes a tomar medidas para reducir la probabilidad de progresión de la enfermedad. Dejar de fumar, mantener una dieta equilibrada, mantenerse físicamente activo y acudir a revisiones médicas periódicas pueden contribuir a la salud vascular.
Diagnóstico de la arteriopatía periférica
El diagnóstico de la arteriopatía periférica implica una combinación de revisión del historial del paciente, exploración física y realización de pruebas diagnósticas. Los médicos valoran los patrones sintomáticos, evalúan los factores de riesgo y pueden utilizar estudios de imagen para visualizar el flujo sanguíneo.
Una herramienta diagnóstica habitual es el índice tobillo-brazo, o ITB. Esta prueba compara la presión sanguínea en el tobillo con la del brazo para determinar si el flujo sanguíneo está restringido. Los resultados anormales pueden indicar obstrucciones y confirmar la presencia de arteriopatía periférica. Otras pruebas pueden incluir ecografías, angiografías por resonancia magnética o angiografías por tomografía computerizada. Estas evaluaciones ayudan a los médicos a determinar la gravedad de la arteriopatía periférica y a desarrollar un plan de tratamiento personalizado.
Opciones de tratamiento para la arteriopatía periférica
El objetivo del tratamiento de la arteriopatía periférica es restablecer el flujo sanguíneo, aliviar los síntomas y prevenir las complicaciones. El enfoque depende de la gravedad de la enfermedad y del estado general de salud del paciente.
Los tratamientos no invasivos suelen empezar con modificaciones del estilo de vida y medicación. Se recomiendan programas de ejercicio, cambios en la dieta y dejar de fumar. La medicación puede incluir fármacos para reducir el colesterol, anticoagulantes o medicamentos para mejorar la circulación.
When lifestyle changes and medication are not sufficient, direct interventions may be necessary. Angioplasty and stenting are minimally invasive procedures that open blocked arteries. Bypass surgery redirects blood flow around obstructed vessels, while atherectomy removes plaque from artery walls. Working with a healthcare provider to select the most suitable treatment is crucial for achieving optimal outcomes.
Qué es la angioplastia
La angioplastia es un procedimiento diseñado para ensanchar los vasos sanguíneos estrechos u obstruidos. Suele utilizarse para tratar las obstrucciones de las arterias de las piernas causadas por la arteriopatía periférica. Durante la intervención, se introduce en el vaso sanguíneo afectado un catéter fino con un globo en la punta. A continuación se infla el globo para dilatar la arteria y restablecer el flujo sanguíneo.
La angioplastia puede combinarse con la colocación de un stent, en el que se introduce un pequeño tubo de malla metálica para mantener abierta la arteria. Este método reduce la posibilidad de que la arteria vuelva a estrecharse. La angioplastia suele realizarse de forma ambulatoria, lo que ofrece una opción mínimamente invasiva con una recuperación más rápida que la cirugía tradicional.
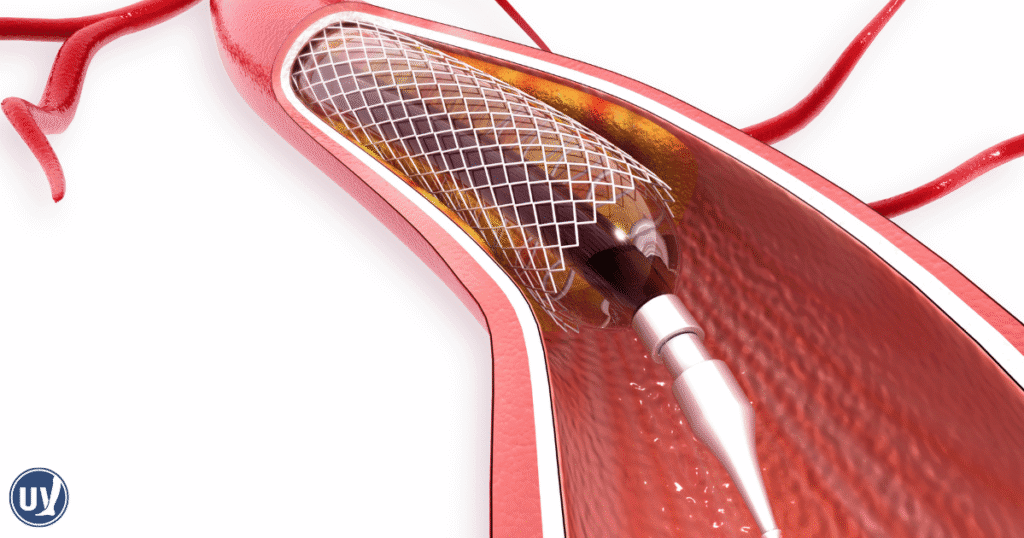
Stents en las piernas
Las endoprótesis son pequeños tubos de malla metálica que dan soporte a las arterias tras una angioplastia. Cuando se coloca en el interior de una arteria estrechada, la endoprótesis actúa como un andamio, manteniendo abierto el vaso y mejorando la circulación. Las endoprótesis son permanentes y están diseñadas para adaptarse a los movimientos naturales del cuerpo, mejorando la movilidad y reduciendo los síntomas.
El uso de endoprótesis proporciona soporte a largo plazo para las paredes arteriales y ayuda a evitar que se vuelvan a estrechar. Los pacientes suelen experimentar un alivio del dolor y una mejora de la función de las piernas tras la colocación del stent.
Angioplastia comparada con cateterismo
La angioplastia y el cateterismo son procedimientos diferentes que a veces se confunden. El cateterismo es principalmente diagnóstico y se utiliza para examinar las arterias e identificar obstrucciones. La angioplastia es terapéutica y se centra en ensanchar las arterias para mejorar el flujo sanguíneo.
El cateterismo es exploratorio, mientras que la angioplastia trata activamente el estrechamiento arterial. Comprender estas diferencias permite a los pacientes tomar decisiones informadas sobre su tratamiento y gestionar la arteriopatía periférica con eficacia.
El procedimiento de angioplastia y colocación de stents
El procedimiento comienza con una pequeña incisión en la ingle o el brazo para acceder al vaso sanguíneo. Se inyecta un medio de contraste para visualizar la arteria en las radiografías. A continuación se guía un catéter con un balón hasta la sección estrechada y se infla el balón para dilatar la arteria.
Si es necesario, se coloca una endoprótesis para mantener abierta la arteria. El balón se desinfla y se retira, dejando la endoprótesis en su sitio. Todo el proceso suele durar menos de dos horas y es mínimamente invasivo, lo que permite una recuperación más rápida en comparación con las cirugías tradicionales.
Beneficios y riesgos
La angioplastia y la colocación de endoprótesis ofrecen importantes ventajas a los pacientes con arteriopatía periférica. Pueden aliviar el dolor de piernas, mejorar la movilidad y aumentar la calidad de vida en general. La recuperación suele ser más rápida que con la cirugía abierta y la mayoría de los pacientes experimentan un alivio sustancial de los síntomas.
Sin embargo, existen riesgos. Las complicaciones potenciales incluyen hemorragias, infecciones o daños en la arteria. A pesar de estos riesgos, la angioplastia y la colocación de stents tienen altas tasas de éxito y se utilizan ampliamente para tratar la arteriopatía periférica. El seguimiento es esencial para controlar los resultados y garantizar la salud a largo plazo.
Recuperación y cuidados posteriores
La recuperación de la angioplastia y la colocación de stents suele ser sencilla. La mayoría de los pacientes regresan a casa el mismo día y reanudan gradualmente sus actividades cotidianas. Al principio, los pacientes deben evitar las actividades extenuantes y vigilar la zona de inserción para detectar signos de infección.
Las citas de seguimiento permiten a los profesionales sanitarios evaluar el éxito del tratamiento. Los cambios en el estilo de vida, como el ejercicio y los ajustes dietéticos, complementan la atención médica y ayudan a mantener la salud vascular a largo plazo. Seguir los consejos médicos garantiza un tratamiento eficaz de la arteriopatía periférica.
Dé el siguiente paso con UVVC
El tratamiento eficaz de la arteriopatía periférica requiere una combinación de atención médica, ajustes del estilo de vida y educación del paciente. La angioplastia y la colocación de stents son opciones seguras y eficaces para muchos pacientes. Si usted o un ser querido está experimentando síntomas de la enfermedad arterial periférica, programe una consulta con United Vein and Vascular Centers hoy. Nuestro experimentado equipo puede evaluar su condición, discutir las opciones de tratamiento, y ayudarle a tomar el control de su salud vascular.
Preguntas frecuentes
La mayoría de los pacientes refieren molestias mínimas durante la angioplastia. Se utiliza sedación y anestesia local para que la intervención resulte cómoda.
La recuperación suele ser rápida. Muchos pacientes regresan a casa el mismo día y reanudan gradualmente sus actividades normales en unos días.
Las endoprótesis están diseñadas para ser permanentes. Las endoprótesis modernas son duraderas y se adaptan a los movimientos naturales, lo que ayuda a mantener un mejor flujo sanguíneo a largo plazo.